La parola “ictus” fa spesso paura. Quando colpisce una persona cara, ci si sente improvvisamente disorientati, fragili e spaventati per il futuro. Non è un caso, l’ictus è oggi una delle principali cause di disabilità nel mondo. Eppure, la scienza medica, la neurologia e la riabilitazione hanno fatto passi da gigante negli ultimi vent’anni, trasformando quella che un tempo era vista come una condanna in una sfida superabile.
In questo articolo esploreremo in modo semplice e chiaro cos’è un ictus, quali sono i campanelli d’allarme per riconoscerlo tempestivamente e, soprattutto, perché la riabilitazione non è solo una “ginnastica”, ma rappresenta una vera e propria strada verso la rinascita e il recupero dell’autonomia.
Che cos’è l’ictus? Immaginiamo l’impianto idraulico del cervello
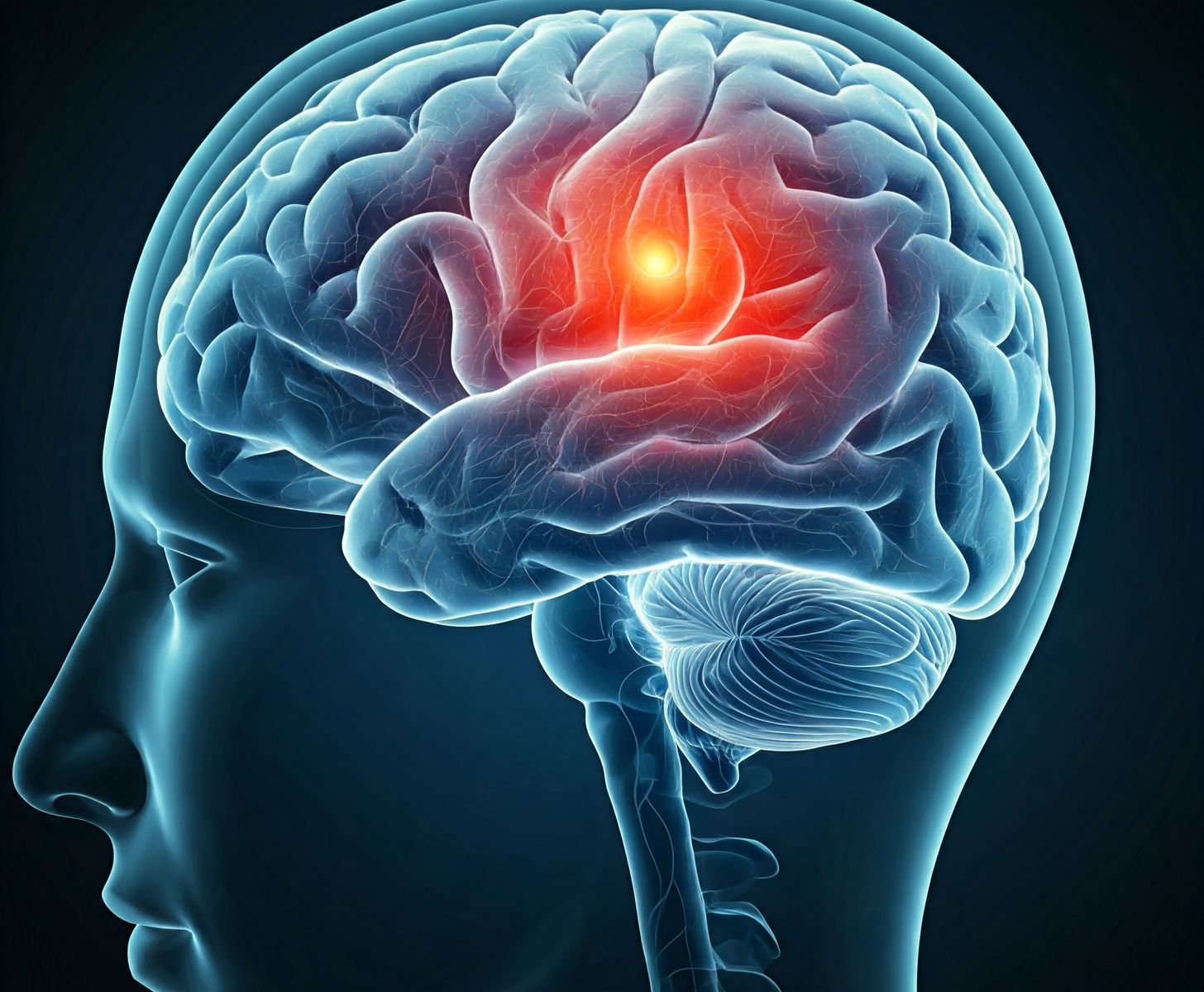
Il nostro cervello è un organo straordinario e incredibilmente “affamato”, pur pesando solo il 2% del nostro corpo, consuma il 20% del nostro ossigeno e della nostra energia. Ha bisogno di un flusso continuo e ininterrotto di sangue. L’ictus (o stroke, in inglese, che significa letteralmente “colpo”) avviene quando questo flusso vitale si interrompe all’improvviso.
Possiamo immaginare i vasi sanguigni del cervello come i preziosi tubi di un complesso impianto idraulico. Esistono due tipi principali di “guasti”, che richiedono interventi medici completamente diversi:
- Ictus Ischemico (il tubo ostruito).
È il caso di gran lunga più frequente (rappresenta circa l’85% degli ictus). Si verifica quando un coagulo di sangue (trombo) o un frammento di placca di colesterolo blocca un’arteria cerebrale. Il sangue non passa più e una parte del cervello rimane a secco di ossigeno e nutrienti. - Ictus Emorragico (il tubo rotto).
È meno comune (circa il 10-15% dei casi) ma ha spesso un impatto più drammatico nelle prime ore. Un vaso sanguigno, indebolito dal tempo o dalla pressione alta, si rompe, causando una fuoriuscita di sangue all’interno dei tessuti cerebrali. Il sangue fuoriuscito non solo non nutre le cellule, ma le comprime e le irrita.
In entrambi i casi, le cellule cerebrali iniziano a soffrire nel giro di pochi minuti. Attorno all’area del danno principale, però, esiste spesso una zona chiamata “penombra ischemica”: si tratta di cellule cerebrali “stordite” e sofferenti, ma non ancora morte. Il tempismo dei soccorsi serve proprio a salvare questa zona.
Un campanello d’allarme da non ignorare: Il TIA
A volte, il “tubo” si ostruisce solo per un breve lasso di tempo e poi si libera da solo. In questo caso parliamo di TIA (Attacco Ischemico Transitorio). I sintomi sono identici a quelli dell’ictus, ma svaniscono nel giro di pochi minuti o ore. Attenzione: un TIA non va mai festeggiato come uno “scampato pericolo” per poi dimenticarsene, ma va considerato come il più importante campanello d’allarme che il nostro corpo ci invia. Richiede indagini mediche immediate per prevenire un ictus vero e proprio nei giorni successivi.
I fattori di rischio: cosa è in nostro potere?
Sapere cosa causa l’ictus ci permette di difenderci. Alcuni fattori, come l’età avanzata o la familiarità, non possono essere modificati. Ma tantissimi altri dipendono dai nostri stili di vita:
- Il nemico silenzioso (l’ipertensione arteriosa).
Avere la pressione alta è il singolo fattore di rischio più importante. Danneggia le pareti dei vasi sanguigni giorno dopo giorno. Misurare la pressione regolarmente e tenerla sotto controllo medico dimezza letteralmente il rischio di ictus. - Le anomalie del ritmo cardiaco.
La fibrillazione atriale è un’aritmia del cuore che può far ristagnare il sangue, formando piccoli coaguli che poi viaggiano fino al cervello. Se diagnosticata, si tiene sotto controllo con farmaci specifici. - Gli stili di vita.
Diabete, fumo di sigaretta, sedentarietà, obesità addominale e abuso di alcol contribuiscono a rovinare le nostre arterie. Anche apnee notturne e stress cronico giocano un ruolo. Smettere di fumare e fare una camminata quotidiana di 30 minuti sono vere e proprie “medicine” preventive.
Come riconoscere un ictus – Il test F.A.S.T. e gli altri sintomi
Il cervello non prova dolore. Per questo motivo, la maggior parte degli ictus ischemici non provoca mal di testa. Questo porta molte persone a sottovalutare i sintomi, pensando “passerà, mi sdraio un po’”. È un errore fatale. I sintomi compaiono in modo brusco e improvviso.
Ricorda l’acronimo internazionale F.A.S.T. (Veloce):
- F – Faccia (Face).
Chiedi alla persona di sorridere. Un lato del viso “cade”, la bocca è storta o risulta asimmetrica? - A – Braccia (Arms).
Chiedi di alzare entrambe le braccia davanti a sé. Un braccio cade giù, è debole o la persona non riesce proprio a sollevarlo? - S – Linguaggio (Speech).
Chiedi di ripetere una frase semplice (es. “Oggi c’è il sole”). Fa fatica a parlare, biascica le parole, o dice parole senza senso logico? - T – Tempo (Time).
Se noti anche uno solo di questi segni, non aspettare di vedere se migliora. Chiama immediatamente i soccorsi (112). Ogni minuto conta: “Il tempo è cervello”!
Altri sintomi a cui prestare attenzione.
Un ictus può manifestarsi anche con la perdita improvvisa della vista da un occhio (come se scendesse una tendina), vertigini violentissime con perdita di equilibrio e incapacità di stare in piedi, o, nel caso dell’ictus emorragico, con un mal di testa improvviso e lancinante, spesso descritto come “il peggior mal di testa della propria vita”, associato a vomito.
Dopo l’emergenza. Il potere della Riabilitazione e la “Magia” del nostro cervello
Se in fase acuta il compito dei medici nei reparti specializzati (le Stroke Unit) è salvare la vita e usare farmaci per riaprire le arterie chiuse, una volta superata l’emergenza entra in gioco la riabilitazione.
Circa l’80% delle persone colpite da ictus presenta una qualche difficoltà motoria, come la paralisi o la debolezza a una metà del corpo (chiamata emiplegia o emiparesi). È in questo momento di grande vulnerabilità che ci viene in soccorso una delle caratteristiche più affascinanti della nostra biologia: la neuroplasticità.
Il cervello non è un computer rigido che, se rotto, smette di funzionare per sempre. È più simile a una fitta foresta con mille sentieri. Quando un ictus distrugge la strada principale (l’area lesionata), il cervello, se adeguatamente stimolato, è in grado di creare nuovi percorsi alternativi. Le aree cerebrali vicine e sane possono letteralmente riorganizzarsi e “imparare” a svolgere le funzioni di quelle danneggiate.
Ma affinché si creino questi nuovi sentieri, c’è bisogno di passare in mezzo alla foresta tante, tantissime volte. Il cervello ha bisogno di essere guidato, stimolato e allenato. Questo è il compito fondamentale della Fisioterapia.
Cosa si fa concretamente durante la fisioterapia?
Il recupero dell’ictus è un abito cucito su misura. L’obiettivo non è farti fare esercizi senza senso per lo sviluppo muscolare, ma farti sviluppare competenze funzionali per tornare il più autonomo e sicuro possibile nella vita di tutti i giorni.
Nella riabilitazione dell’ictus esistono varie metodiche e approcci riabilitativi per l’ictus, ognuno con la propria valenza e specificità.
Affidarsi a un fisioterapista specializzato in riabilitazione neurologica è fondamentale per garantire a te, o al tuo familiare, il trattamento più appropriato.
Non solo corpo: mente ed emozioni in gioco
Un ictus non colpisce solo il braccio o la gamba, colpisce la persona intera. Fino al 60% dei pazienti affronta sfide invisibili ma altrettanto impattanti:
- Afasia.
È la difficoltà a comprendere o produrre il linguaggio. Immagina di essere in un paese straniero di cui non parli la lingua, o di avere perennemente la parola “sulla punta della lingua” senza riuscire a dirla. Crea molta frustrazione e richiede il supporto costante di un Logopedista. - Neglect (Negligenza Spaziale).
A volte il cervello “cancella” letteralmente una metà dello spazio (solitamente la sinistra). Il paziente mangia solo metà piatto o non si accorge di chi gli sta a sinistra. È un problema di attenzione, non di vista, che va riabilitato specificamente. - L’Impatto Psicologico.
È normalissimo e comprensibile sentirsi tristi, arrabbiati o in lutto per la propria vita precedente. La depressione post-ictus è comunissima e può bloccare la voglia di fare fisioterapia. Non va nascosta. Per questo motivo, la riabilitazione è sempre un lavoro di grande squadra che coinvolge medici fisiatri, fisioterapisti, logopedisti, terapisti occupazionali, neuropsicologi e, soprattutto, i familiari (caregiver). La famiglia va addestrata, rassicurata e supportata, perché il rientro a casa è una fase delicatissima.
Un messaggio importante per chi inizia questo percorso
La riabilitazione post-ictus è una maratona, non uno sprint. Richiede tempo, un’enorme dose di pazienza, sudore e forza di volontà. I risultati migliori si ottengono con costanza e seguendo programmi intensivi.
Il recupero è più rapido nei primi 3-6 mesi, ma le evidenze scientifiche ci dicono oggi che il cervello può continuare a imparare e migliorare anche a distanza di anni dall’evento! Non arrendetevi di fronte alle giornate “no” o ai piccoli ostacoli quotidiani. Partecipate ai gruppi di supporto e celebrate ogni singola conquista: riuscire ad allacciarsi un bottone da soli, fare un passo in più o pronunciare una frase completa. Ogni piccolo progresso è, in realtà, una vittoria gigantesca.
Se tu o un tuo caro state affrontando il percorso post – ictus cerebrale, ricorda che una guida specifica e formata fa la differenza tra un compenso limitante e un recupero funzionale reale.
Contattami su whatsapp per una valutazione approfondita
⚠️ Nota Bene
Le informazioni contenute in questo articolo hanno esclusivamente scopo divulgativo.
Tali informazioni non sostituiscono in alcun modo il parere esperto, la diagnosi formale o il trattamento prescritto da un Medico Specialista, da un Fisioterapista o da qualsiasi altro professionista sanitario qualificato.
Inoltre, è fondamentale ricordare che non esiste un trattamento riabilitativo motorio standard o “universalmente migliore” di un altro per tutti i casi di ictus. Ogni lesione cerebrale è unica, così come ogni paziente ha la propria storia clinica, i propri obiettivi e le proprie fragilità. Spetta al Fisioterapista, in collaborazione con il medico specialista, valutare attentamente la situazione inziale e progettare l’intervento riabilitativo più appropriato, sicuro e personalizzato in funzione delle specifiche esigenze della persona.